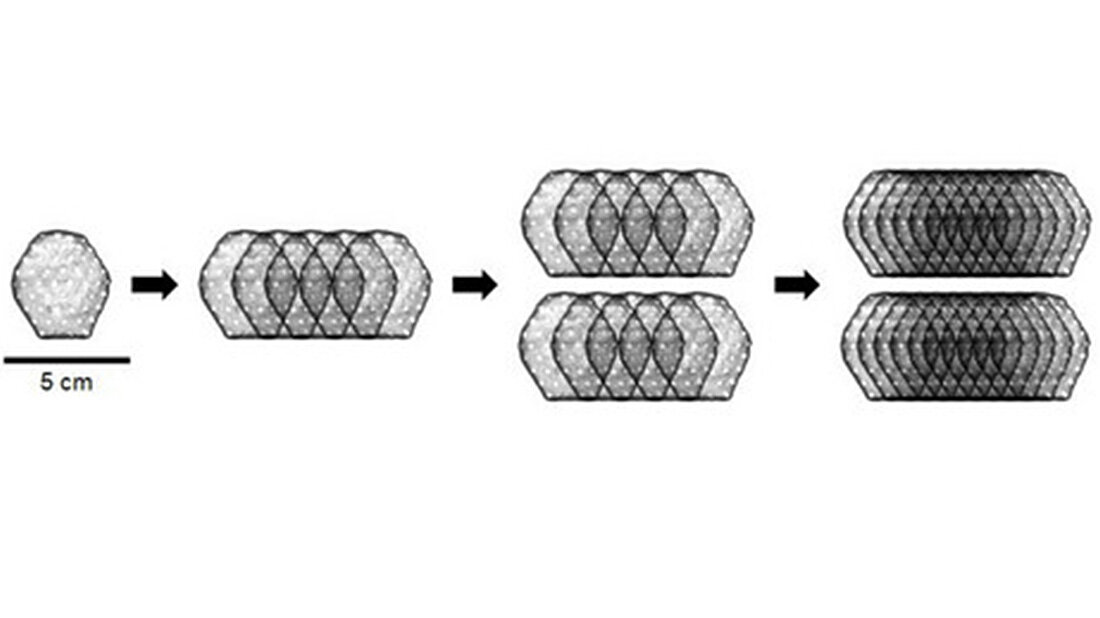
Die weltweit einzige klinische Studie, in der Patientinnen und Patienten mit Herzschwäche künstliches Herzgewebe implantiert wird, um den Herzmuskel dauerhaft zu stärken, hat den ersten wichtigen Meilenstein erreicht. Die Ermittlung der maximalen sicheren Höchstdosis konnte nach Behandlung von 10 Patientinnen und Patienten abgeschlossen werden. Mit künstlichem Herzgewebe aus 800 Millionen Herzzellen sollen jetzt insgesamt 35 Patientinnen und Patienten behandelt werden, um Erkenntnisse zur Wirksamkeit der Herzpflaster zu erhalten. Die Studie BioVAT-HF-DZHK20 wird an der Universitätsmedizin Göttingen (UMG) und dem Universitätsklinikum Schleswig-Holstein (UKSH), Campus Lübeck, durchgeführt und vom Deutschen Zentrum für Herz-Kreislauf-Forschung (DZHK) sowie der Repairon GmbH finanziert. Die klinische Studie BioVAT-HF-DZHK20überprüft seit Anfang 2021 erstmals im Menschen, ob künstliches Herzgewebe den Herzmuskel von Patientinnen und Patienten mit schwerer Herzschwäche dauerhaft durch Wiederaufbau von Herzmuskelgewebe stärken kann.
Zulassung als Arzneimittel?
Das Gewebe wird aus induzierten-pluripotenten Stammzellen in Reinräumen der Universitätsmedizin Göttingen unter der Leitung der Transfusionsmedizin hergestellt und als sogenanntes Herzpflaster auf den erkrankten Herzmuskel aufgenäht. In der ersten Phase der Studie zur Dosisfindung lag der Schwerpunkt darauf, Machbarkeit und Sicherheit der Methode zu prüfen. Ziel der klinischen Prüfung ist es, für den Einsatz von künstlichem Herzgewebe die Zulassung als Arzneimittel für neuartige Therapien zu erhalten.
Maximal sichere Dosis
Um die maximale sichere Dosis zu ermitteln, bekamen zwei der Patientinnen und Patienten Herzpflaster aus 200 Millionen Zellen, zwei weitere von ihnen Herzpflaster aus 400 Millionen und sechs weitere von ihnen Herzpflaster aus 800 Millionen Zellen implantiert. Damit wurde die höchste Dosis gemäß Studienprotokoll erreicht und die Phase 1 der BioVAT-HF-Studie, die Dosisfindung, abgeschlossen. Insgesamt wurden in der Phase der Dosisfindung sechs Milliarden aus pluripotenten Stammzellen abgeleitete Herzzellen implantiert. „Die an der Universitätsmedizin Göttingen hergestellten Herzpflaster lassen sich in Patientinnen und Patienten mit Herzmuskelschwäche implantieren. Erstmals konnten wir dabei den Aufbau echter Herzmuskulatur am menschlichen Herzen beobachten. Nun sehen wir der weiteren Auswertung der klinischen Daten nach Abschluss der Dosisfindung entgegen“, sagt Prof. Dr. Wolfram Hubertus Zimmermann, Direktor des Instituts für Pharmakologie und Toxikologie der UMG und wissenschaftlicher Leiter der BioVAT-HF-Studie.
Proof-of-Concept (PoC) Studie
In einem nächsten Schritt soll die BioVAT-HF Studie als sogenannte Proof-of-Concept (PoC) Studie fortgesetzt werden. Eine erste Zwischenauswertung mit Augenmerk auf die Wirksamkeit erfolgt nach Behandlung von insgesamt 15 Patientinnen und Patienten mit einer Dosis von 800 Millionen Zellen. Diese Daten werden für die zweite Jahreshälfte 2024 erwartet. Insgesamt sollen 35 Patientinnen und Patienten im Rahmen der PoC Studie behandelt werden.
Lange präklinische Entwicklung
Der Studie geht eine 25-jährige präklinische Entwicklung voraus. Die letzten Entwicklungsschritte vor dem klinischen Einsatz wurden vom Deutschen Zentrum für Herz-Kreislauf-Forschung (DZHK) im Rahmen seiner translationalen Strategie unterstützt. Die Herstellung der künstlichen Herzgewebe für die Anwendung in BioVAT-HF an der UMG wird von dem Göttinger Biotechnologieunternehmen Repairon GmbH kofinanziert. „Nach vielen Jahren der präklinischen Entwicklung und Forschung konnten wir jetzt zum ersten Mal die Übertragbarkeit biologischer Herzmuskelgewebeimplantate und darüber den Aufbau neuer Muskulatur im menschlichen Herz mit schwerer Herzmuskelschwäche zeigen“, sagt Prof. Dr. Stephan Ensminger, Direktor der Klinik für Herz- und thorakale Gefäßchirurgie am Universitären Herzzentrum Lübeck des UKSH und chirurgischer Leiter der BioVAT-HF Studie am UKSH. „Wir freuen uns, an der weltweit ersten Prüfung des BioVAT-Verfahrens im Menschen teilzunehmen, mit dem Versuch eine medizinische Unterversorgung in Patientinnen und Patienten mit schwerer Herzmuskelschwäche zu adressieren", sagt Prof. Dr. Ingo Eitel, Direktor der Medizinischen Klinik II (Kardiologie, Angiologie und Intensivmedizin) am Universitären Herzzentrum Lübeck des UKSH.
Hintergrund
Die Studie BioVAT-HF-DZHK20 wird federführend an der Universitätsmedizin Göttingen unter der wissenschaftlichen Leitung von Prof. Dr. Wolfram Hubertus Zimmermann, Institut für Pharmakologie und Toxikologie der UMG und Sprecher des DZHK-Standorts Göttingen, sowie unter der klinischen Leitung von Prof. Dr. Tim Seidler, Klinik für Kardiologie und Pneumologie der UMG, durchgeführt. Beteiligt sind neben klinischen Partnern aus der Universitätsmedizin Göttingen unter anderem die Klinik für Herz- und thorakale Gefäßchirurgie des Universitätsklinikums Schleswig-Holstein (UKSH), Campus Lübeck.
Quelle: Deutschen Zentrum für Herz-Kreislauf-Forschung (DZHK)
Artikel teilen