Poliomyelitis und krebserregende Viren
Die Erkrankung ist seit vielen Jahrhunderten bekannt; doch anders als etwa bei Influenza, Cholera, Pocken und der Pest traten bis zum Ende des 19. Jahrhunderts keine Poliomyelitis-Epidemien auf. Ab etwa Mitte des 19. Jahrhunderts wurden in Westeuropa und den USA bei Betroffenen vereinzelt bleibende Schäden beobachtet. Junge Kinder erkrankten, und zwar immer im Sommer.
1887 kam es im Raum Stockholm erstmals zu einer Epidemie, 44 Personen waren betroffen, der Kinderarzt Karl Oskar Medin beschrieb die „infantile Paralyse“ als epidemische Krankheit. Im Unterschied zu anderen Infektionskrankheiten hinterlässt Poliomyelitis im Gedächtnis tiefe Spuren: Cholera- und Pestepidemien treten auf, verschwinden wieder und lassen eine dezimierte Bevölkerung zurück, die trauert und die Seuche irgendwann vergisst (John R. Wilson). Poliomyelitis ist dagegen nur für wenige Betroffene sofort tödlich. Manche sterben erst nach einem längeren Verlauf, doch die Überlebenden sind durch ihre Lähmungen lebenslang gezeichnet, eine Heilung ist nicht möglich.
Polioepidemie in den USA
1894 trat Poliomyelitis erstmals epidemisch in den USA auf. In Vermont erkrankten 119 Personen – wenig im Vergleich mit den großen bekannten Seuchen. Ende des 19. Jahrhunderts hatten Louis Pasteur und Robert Koch das Fundament der Bakteriologie gelegt, die Fächer Bakteriologie und Virologie entwickelten sich rasant, und gegen Pocken impfte man seit mehr als 100 Jahren. 1908 starb die erste Tochter des bekannten Chirurgen Ferdinand Sauerbruch kurz nach ihrer Geburt an Kinderlähmung, im gleichen Jahr gelang es Karl Landsteiner und Erwin Popper, Affen mit dem Poliomyelitisvirus zu infizieren. Damit war zwar die Krankheit als Infektion und der Erreger als Virus identifiziert, doch viel mehr wusste man darüber nicht. Eine besondere Dringlichkeit bestand nicht, denn die Erkrankung war nach wie vor selten.
Das änderte sich 1916: Im Sommer brach in den USA eine Polioepidemie aus, die mehr als 27.000 Menschen befiel, 6.000 starben. Besonders betroffen war die Stadt New York, allein hier fielen der Erkrankung 2.000 Menschen zum Opfer, es kam zu panischen Reaktionen. In Europa wurde diese Epidemie indes kaum beachtet. Hier kostete der Erste Weltkrieg in bis dahin ungekanntem Ausmaß Menschenleben, die Sterblichkeit durch eine Epidemie konnte daher niemanden ernsthaft beeindrucken. Auch nach dem Ersten Weltkrieg waren die Europäer kaum betroffen, bis zum Zweiten Weltkrieg handelte es sich nach verbreiteter Meinung um eine amerikanische Angelegenheit.
Marguerite Vogt wurde 1913 in Berlin geboren. Ihre Eltern waren die Hirnforscher Oskar Vogt und Cécile Mugnier-Vogt. Sie leisteten Pionierarbeit auf dem Gebiet der lokalisatorischen Hirnforschung und unterteilten die Großhirnrinde in 200 Felder. Zudem begründeten sie die Zytoarchitektonik, die sich mit der Zusammensetzung von Geweben beschäftigt. Zusammen mit dem Psychiater und Neuroanatomen Korbinian Brodmann schuf Oskar Vogt die technischen Voraussetzungen für die Herstellung großflächiger Hirnschnitte.
Marguerites ältere Schwester Marthe war Neuropharmakologin, Mitglied der Royal Society und Professorin in Cambridge. Sie trug Grundlegendes zum Verständnis der Neurotransmitter Acetylcholin sowie der Katecholamine Adrenalin und Noradrenalin bei. Henry Dale und Otto Loewi erhielten 1936 für ihre Entdeckungen von Neurotransmittern den Nobelpreis für Physiologie oder Medizin. Zu dieser Zeit arbeitete Marthe Vogt am britischen National Institute for Medical Research mit Dale zusammen.
Arbeit am Caltech
Marguerite studierte Medizin in Berlin, 1937 wurde sie mit einer Arbeit zur „Unabhängigkeit der einzelnen Eigenschaften der Manifestierung einer schwachen polaren Genmutation (…) bei Drosophila melanogaster“ promoviert. Am Kaiser-Wilhelm-Institut für Hirnforschung (KWI), das ihr Vater leitete, lernte sie den Genetiker Hermann Muller und den Biophysiker Max Delbrück kennen. Als die Nationalsozialisten Oskar Vogt vorwarfen, Kommunisten zu unterstützen, und ihn entließen, zog er mit seiner Frau nach Neustadt im Schwarzwald und baute dort mit finanzieller Unterstützung der Familie Krupp das private „Institut für Hirnforschung und allgemeine Biologie“ auf. Von 1937 bis 1950 arbeitete Marguerite dort mit und publizierte 36 Arbeiten zur Genetik von Drosophila. Delbrück emigrierte bereits 1937 in die USA und forschte am California Institute of Technology (Caltech) in Pasadena. Auf Einladung Delbrücks und Mullers zog Vogt 1950 in die USA. Am Caltech arbeitete sie 13 Jahre mit dem Mikro- und Molekularbiologen Renato Dulbecco (1914–2012) zusammen.
Die Poliomyelitis hatte sich als ernstes Problem erwiesen. Erste Versuche, einen Impfstoff zu entwickeln (John Kolmer, Maurice Brodie 1934), scheiterten. Ein Heilversuch mit Zinksulfatlösung, in die Nase von Affen geträufelt, erbrachte keine positiven Effekte (Edwin Schultz 1936). Eine brachiale Methode kam 1938 zum Einsatz: Mit großen Mengen einer Salzlösung wollte man die toxischen Produkte des Virus aus dem Nervensystem „herauswaschen“. Das Ergebnis war niederschmetternd: Viele der Versuchstiere starben, eine Anwendung am Menschen kam nicht infrage. Im gleichen Jahr wurde die National Foundation for Infantile Paralysis gegründet. Doch nach den Misserfolgen ruhte die Forschung zehn Jahre lang, erst 1949 kam sie wieder in Gang: John Enders von der Harvard Medical School zeigte, dass man das Poliovirus auch in Gewebekulturen außerhalb von Nervengewebe anzüchten kann – ein entscheidender Schritt auf dem Weg zur Entwicklung eines Impfstoffs. 1954 erhielt er dafür mit Thomas Weller und Frederick Robbins den Nobelpreis.
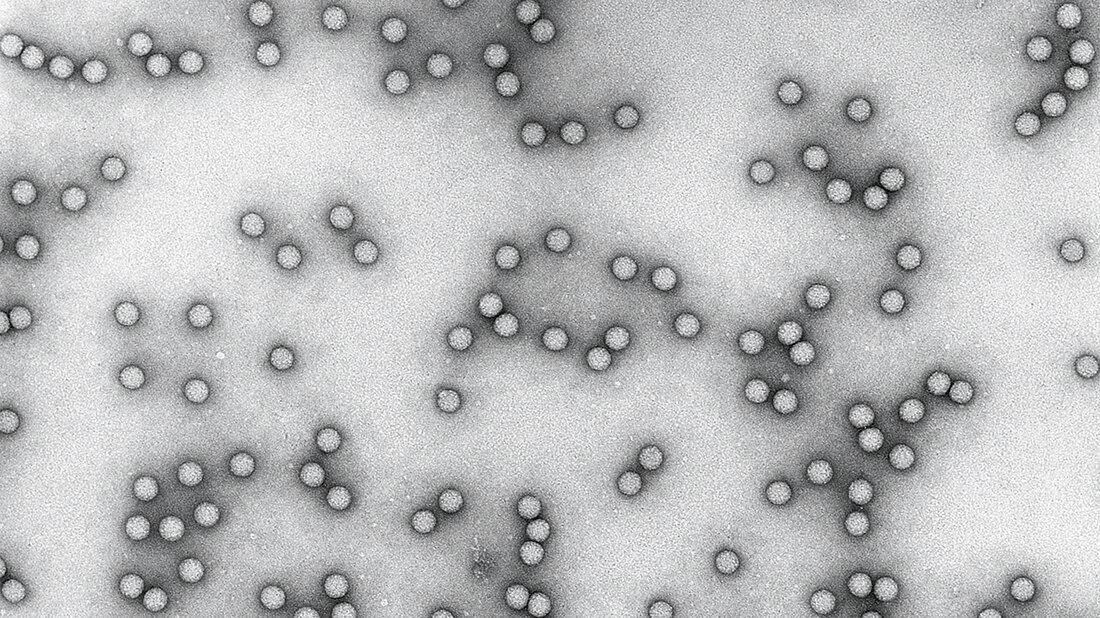
Ebenfalls 1949 zeigten David Bodian und Mitarbeiter der Johns Hopkins University, dass es drei Serotypen des Poliovirus – ein Enterovirus aus der Familie der Picornaviren (= kleine RNA-Viren) – gibt. Die Infektion mit einem Serotyp verschafft keine Immunität gegen eine Infektion mit einem anderen Serotyp. Drei Jahre später wiesen Bodian und Dorothy Horstmann das Virus im Blutkreislauf nach. Damit war bewiesen, dass es nicht auf Nervenbahnen weitergeleitet wird wie etwa das Tollwutvirus.
Am Caltech war die Arbeit mit Polioviren nicht möglich, wie Dulbecco im Interview mit Shirley Cohen ausführte. Man mietete also ein Labor am Huntington Hospital an. Viele Wissenschaftler zögerten, mit dem Virus zu arbeiten. „Alle hatten Angst, in dieses kleine Labor im Keller zu gehen“, sagte Martin Haas, Professor für Biologie und Onkologie an der University of California in San Diego und über drei Jahrzehnte ein persönlicher Freund und Mitarbeiter von Vogt. Marguerite Vogt war indes bereit und züchtete und isolierte das Virus auf Affennierenzellen. Die Methode bezeichnet man als „Plaque-Assay“, da sich charakteristische runde Plaques bilden, wenn ein Viruspartikel die umgebenden Zellen abtötet. „Es war eine fantastische Kombination“, sagte Dulbecco, „und damals waren es fantastische Ergebnisse.“ Der Plaque-Assay „machte die Virologie zu einer quantitativen Wissenschaft in dem Sinne, dass man die Infektiosität von Viren beurteilen konnte, ohne durch Tiere gehen zu müssen“, sagte Walter Eckhart, in den 1960er-Jahren Postdoktorand in Dulbeccos Labor. 1954 publizierten Vogt und Dulbecco ihre Methode zur Reinigung und Zählung von Viruspartikeln. Das Verfahren wurde rasch von Wissenschaftlern aufgenommen und ist nach wie vor Standard.
Impfstoff gegen drei Serotypen
Erfolg konnte also nur ein Impfstoff versprechen, der gegen alle drei Serotypen wirksam war. Und ein Impfstoff, der zur Bildung von Antikörpern im Blut führte, würde ein wirksamer Schutz gegen Kinderlähmung sein. Begleitet von Rückschlägen und Enttäuschungen etablierte Jonas Salk 1955 einen Impfstoff mit abgetöteten Viren. Der Nachteil: Der Immunschutz hält nur begrenzte Zeit an und ist nur vollständig, wenn die Probanden drei Impfungen erhalten. Gründe genug, weiter nach einem Impfstoff mit geschwächten lebenden Viren zu suchen. Hier bestand die Schwierigkeit vor allem darin, die Virulenz aller drei Serotypen so zu schwächen, dass keine Gefahr drohte. 1960 setzte sich der von Albert Sabin entwickelte Lebendimpfstoff durch, nachdem Millionen von Kindern in der Sowjetunion erfolgreich und ohne wesentliche Nebenwirkungen geimpft worden waren.
Ab 1959 nutzte Vogt ihre technischen Fähigkeiten und arbeitete mit Dulbecco an der Erforschung krebserregender Viren, darunter das Polyomavirus. Vier Jahre später wechselte sie mit ihm ans neu gegründete Salk Institute for Biological Studies. Zahlreiche Fragen waren zu klären, etwa: Welche normale Funktion haben Proto-Onkogene? Wie entgehen normale Zellen der krebserzeugenden Wirkung dieser Gene, die Teil ihres eigenen Genoms sind? Und wie verwandeln Onkogene normale Zellen in Krebszellen? Zu dieser Zeit konnte man die Fähigkeit von Viren, Zellen in Krebszellen umzuwandeln, nur durch serielle Verdünnung bei Tieren untersuchen. „Das Virus kann zwei Dinge tun: Zellen töten und sie transformieren“, sagte Dulbecco. „Die Tötungswirkung konnte leicht getestet werden. Schwierig war es, den transformierenden Effekt zu untersuchen. In der Regel haben wir Mauszellen verwendet, aber diese werden abgetötet. Marguerite fand heraus, dass Hamsterzellen nicht getötet, sondern transformiert werden (…).“ Beide wiesen nach, dass normale Zellen sich durch Gene von Tumorviren außerhalb des Organismus zu Krebszellen transformieren lassen. 1975 erhielt Dulbecco mit David Baltimore und Howard Temin „für ihre Entdeckungen auf dem Gebiet der Wechselwirkungen zwischen Tumorviren und dem genetischen Material der Zelle“ den Nobelpreis. Vogts Anteil daran wurde nicht anerkannt, und Dulbecco würdigte sie in seiner Nobelvorlesung nicht (Megan Scudellari).
1973 wurde Vogt Professorin am Salk Institute. Sie beschäftigte sich mit der Immortalisierung bei Krebszellen, also mit der Aufhebung der Begrenzung ihrer Teilungsfähigkeit, und welche Rolle die Telomere (Enden der Chromosomen) dabei spielen. Ihre letzte Arbeit publizierte sie 1998.
Vogt heiratete nie und hatte keine Kinder. „Die Wissenschaft war meine Milch“, sagte sie 2001 der New York Times. Sie habe das Gefühl gehabt, sich zwischen dem Beruf der Wissenschaftlerin sowie Ehe und Familie entscheiden zu müssen. Trotz ihrer vielen Kontakte zu Nobelpreisträgern blieb sie außerhalb ihres Labors weitgehend unbekannt. Frustriert war sie deshalb offenbar nicht: „Nein, das steht nur im Weg“, sagte sie zu Susan Forsburg, später Professorin an der University of Southern California in Los Angeles. Sie „war einfach dieser ungewöhnliche Mensch, einfach so leidenschaftlich für die Wissenschaft und enthusiastisch“, sagte Lee Hartwell, Postdoktorand in Dulbeccos Labor. „(…) Da das Labor so klein war, arbeiteten wir ziemlich eng zusammen. Sie hat mir alles über Zellkultur beigebracht. Früher trafen wir uns morgens, aßen Crumpets und Tee und unterhielten uns über die Wissenschaft.“
Literatur (Auswahl)
1. Cohen SK: Interview with Renato Dulbecco, September 9 und 10, 1998. Archives California Institute of Technology. (letzter Zugriff am 01.07.2025).
2. Oransky I: Marguerite M Vogt. The Lancet 2007; 370: 1122 (online) (letzter Zugriff am 01.07.2025).
3. Scudellari M: By taking on poliovirus, Marguerite Vogt transformed the study of all viruses. Science News 2021 (online) (letzter Zugriff am 01.07.2025).
4. Vogt A: Vogt, Marguerite. In: Neue Deutsche Biographie, Bd. 27. Berlin: Duncker & Humblot 2020; 47f.
5. Wilson JR: Polio! Die Geschichte eines Impfstoffes. Wien: Paul Zsolnay Verlag 1964.
Entnommen aus MT im Dialog 8/2025
Weitere historische Berichte finden Sie hier.
Artikel teilen