Blutstammzellentransplantation unter nicht verwandten Menschen verbessern
Die Blutstammzelltransplantation gibt Betroffenen mit lebensbedrohlichen Erkrankungen des Knochenmarks die Chance auf Heilung. Die Transplantation von Blutstammzellen ist jedoch eine eingreifende Behandlung mit einer Vielzahl von Komplikationsmöglichkeiten, welche die Lebensqualität stark einschränken können. Durch Auswahl möglichst gut passender Spender/-innen können diese Komplikationen reduziert werden. Über die Jahre konnten die Überlebensraten der Betroffenen durch Optimierung der Spenderauswahl verbessert werden. Die Analyse von genetischen Merkmalen von Spender/-innen und Betroffenen gibt Aufschluss über deren Einfluss auf die Gewebeverträglichkeit. Forscherinnen und Forscher um Dr. Daniel Fürst, Dr. Joannis Mytilineos und Prof. Dr. Hubert Schrezenmeier vom Institut für Klinische Transfusionsmedizin und Immungenetik Ulm (IKT) und dem Universitätsklinikum Ulm sowie dem DRK-Blutspendedienst Baden-Württemberg – Hessen untersuchen genetische Merkmale, die die Verträglichkeit von Patient und Spender beeinflussen können und haben hierbei neue Zusammenhänge entdeckt. Das Projekt wurde von der Wilhelm Sander-Stiftung gefördert. Es wurden genetische Merkmale untersucht, die in Zukunft dabei helfen könnten, besser passende Spender/-innen auszuwählen.
Zwei HLA-DPB1 Differenzen als weiterer Risikofaktor
Grundsätzlich ist bei der Auswahl von Stammzellspendern eine Übereinstimmung der jeweiligen Gewebemerkmale von Patientin und Patient sowie und Spenderin und Spender günstig. Die wichtigsten sind die HLA-Merkmale. Bei HLA (Humane Leukozyten-Antigene) handelt es sich um Strukturen auf der Oberfläche der Körperzellen, durch die unser Immunsystem zwischen eigenem und fremden Gewebe unterscheiden kann. Für das HLA-Merkmal HLA-DPB1 kann jedoch häufig kein identischer Spender gefunden werden, sodass Modelle entwickelt wurden, die die Verträglichkeit unterschiedlicher HLA-DPB1 Merkmale vorhersagen können. Die wichtigsten Modelle sind das T Zell Epitop und das HLA-DPB1 Expressionsmodell. Diese Modelle wurden an einer großen Kohorte von deutschen Betroffenen untersucht. Hier konnte gezeigt werden, dass beide Modelle unabhängig voneinander gültig sind und zusammen betrachtet werden müssen. Zusätzlich wurde das Vorhandensein von zwei HLA-DPB1 Differenzen als weiterer Risikofaktor bestätigt. Diese Erkenntnisse ermöglichen es, genetische Risikokombinationen für das Merkmal HLA-DPB1 zu vermeiden, die mit erhöhter transplantationsbedingter Sterblichkeit einhergehen.
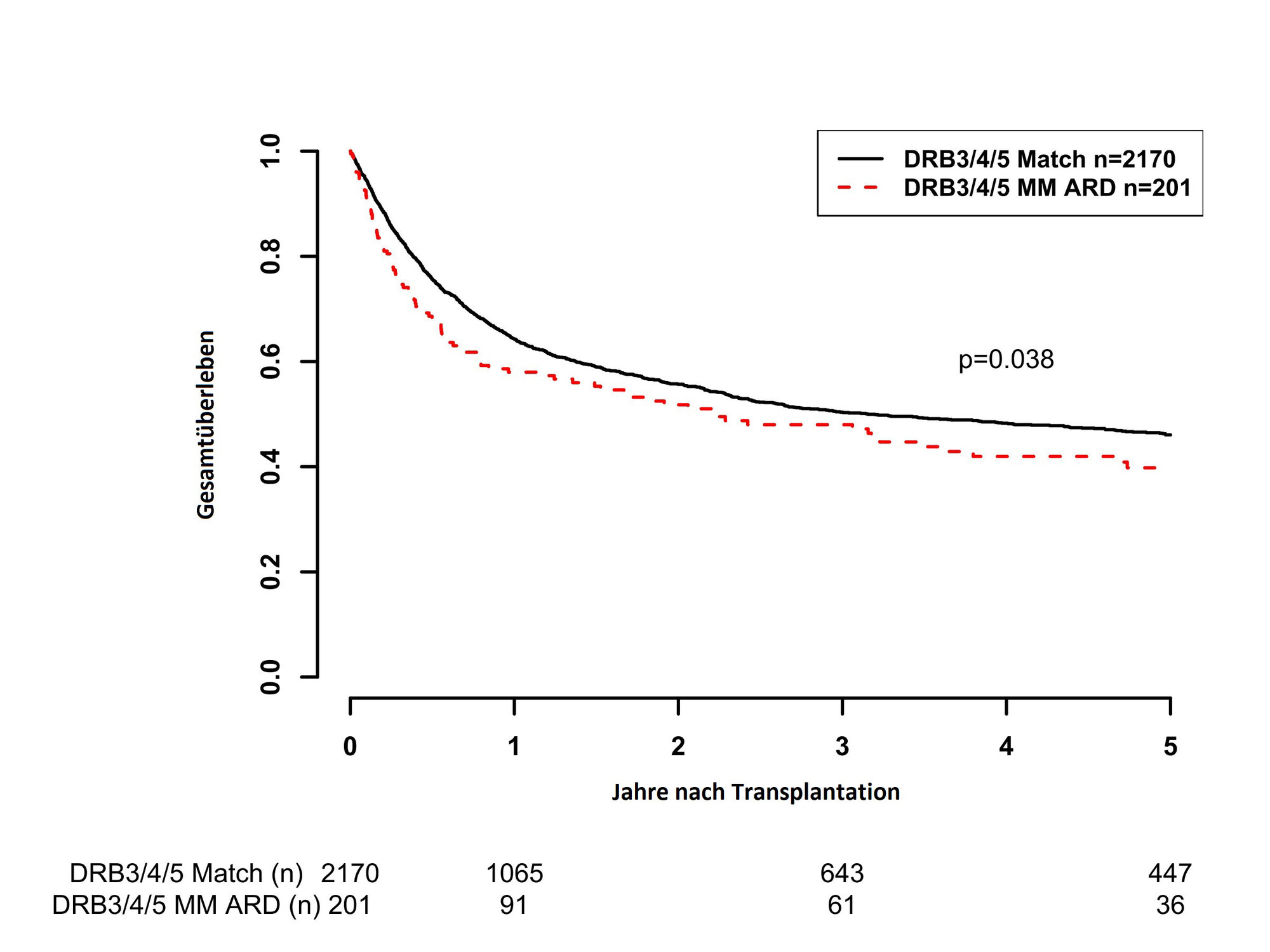
HLA-DRB3/4/5 Gene bisher nicht berücksichtigt
Die HLA-DRB3/4/5 Gene sind weitere Parameter aus der Familie der klassischen HLA-Gewebemerkmale. Es gab bereits aus anderen Studien erste Hinweise, dass Unterschiede in diesen Genen zwischen Patientin und Patient sowie Spenderin und Spender mit erhöhten Komplikationsraten nach Stammzelltransplantation einhergehen. Allerdings wurden diese Merkmale bisher nicht in die Spenderauswahl miteinbezogen. Auch wenn Patient und Spender bezüglich der anderen HLA Gene komplett identisch sind, treten dennoch in einem relevanten Anteil der Fälle (12,5 %) Unterschiede in den HLA-DRB3/4/5 Genen auf. Bei einem entsprechenden Unterschied war die Sterblichkeitsrate gegenüber Fällen ohne Unterschied um 25 % erhöht (Abb. 1). „Daher raten wir, entsprechende Differenzen bei der Spender/-innenauswahl zu vermeiden“, betont Daniel Fürst.
Erfolgsaussichten einer Transplantation verbessern
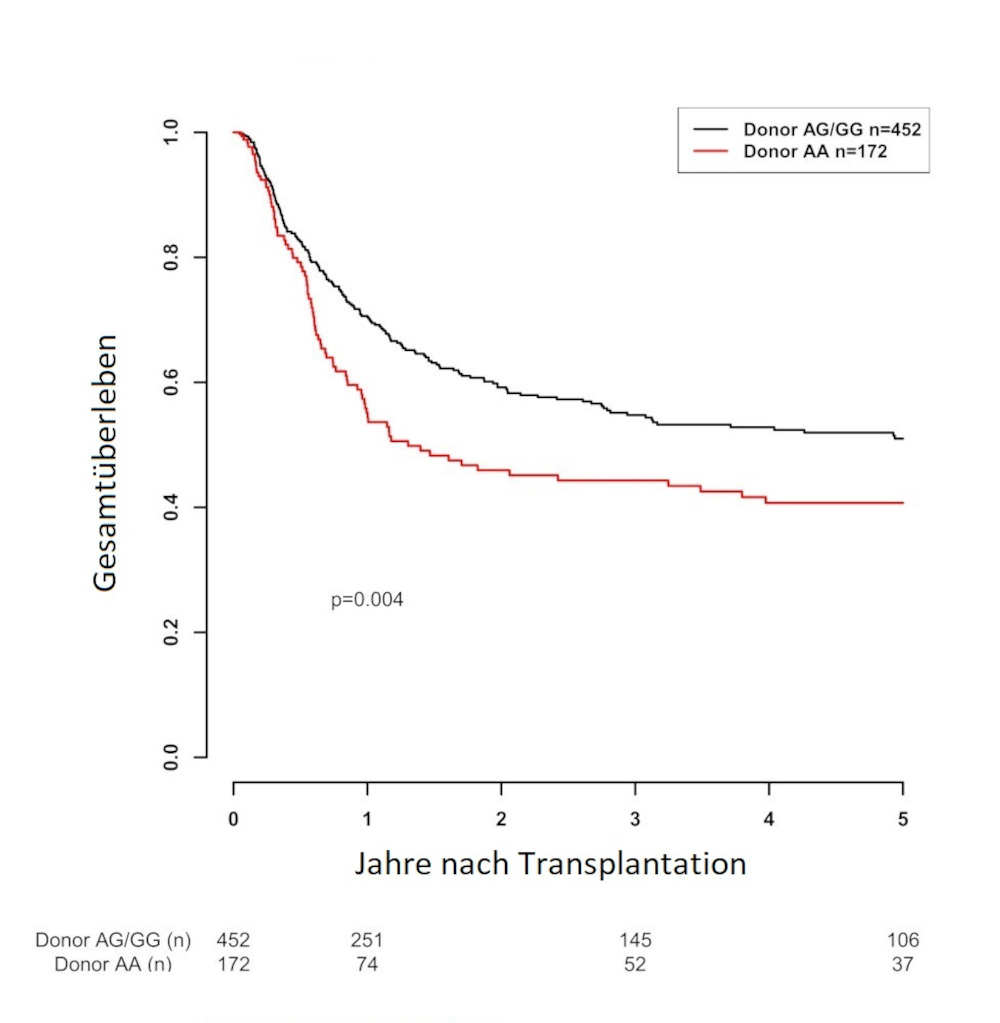
Ein Merkmal im Erbgut mit der Bezeichnung rs2204985 beeinflusst die Reifung von weißen Blutkörperchen. Rund ein Viertel der Menschen weisen eine Variation in diesem Merkmal auf, die zu einer weniger breit gefächerten Ausreifung des Immunsystems führt. Dies hat für gesunde Spender/-innen vermutlich keine Bedeutung, scheint jedoch im Rahmen einer Blutstammzelltransplantation für Betroffene eine große Auswirkung zu haben, wenn zusätzlich zu dieser genetischen Eigenschaft noch eine HLA-Differenz vorliegt.
Anhand einer großen Gruppe von Transplantationspaaren konnte festgestellt werden, dass das Sterblichkeitsrisiko um 48 % erhöht ist, während bei Spender/-innen, die das entsprechende Merkmal nicht aufweisen das Sterblichkeitsrisiko nur unwesentlich höher ist als bei komplett passenden (Abb. 2). Dieses genetische Merkmal könnte folglich für Betroffene, für die kein komplett passender Spender verfügbar ist, dazu beitragen, die bestmögliche Stammzellenspende zu finden und somit die Erfolgsaussichten einer Transplantation zu verbessern.
HLA-G Gen kann zu unerwünschten chronischen Immunreaktionen führen
In einer weiteren Untersuchung konnte gezeigt werden, dass Differenzen im HLA-G Gen, das aktuell nicht routinemäßig bestimmt wird, nach Transplantation zu einem signifikant höheren Risiko für eine unerwünschte chronische Immunreaktionen des sich bildenden neuen Immunsystems führt. Dieses greift dann eigentlich gesunde Patientenzellen an. Nach Blutstammzelltransplantation ist in der Regel immer eine zumindest zeitweise Unterdrückung des Immunsystems notwendig. Diese Erkenntnis könnte bei der Auswahl von geeigneten Medikamenten zur Behandlung und Prävention solcher unerwünschter Immunreaktionen unterstützen.
Quelle: idw/Wilhelm Sander-Stiftung
Artikel teilen