CAR-T-Zellen haben vor einigen Jahren die Behandlung bestimmter Krebserkrankungen revolutioniert. Doch die meisten CAR-T-Zellen bleiben im Körper nicht dauerhaft erhalten, wodurch auch die Patientinnen und Patienten nicht dauerhaft davon profitieren können. Um dies zu überwinden, haben Forschende des Leibniz-Institut für Immuntherapie (LIT) und des National Cancer Institute (USA) in einer klinischen Studie den Einsatz von CAR-T-Stammgedächtniszellen (TSCM-Zellen) getestet. In niedrigen Dosen bewirkten sie sogar komplette Tumorrückbildungen, ohne chemotherapeutische Vorbehandlung.
CAR-T-Zellen mit definierten Eigenschaften
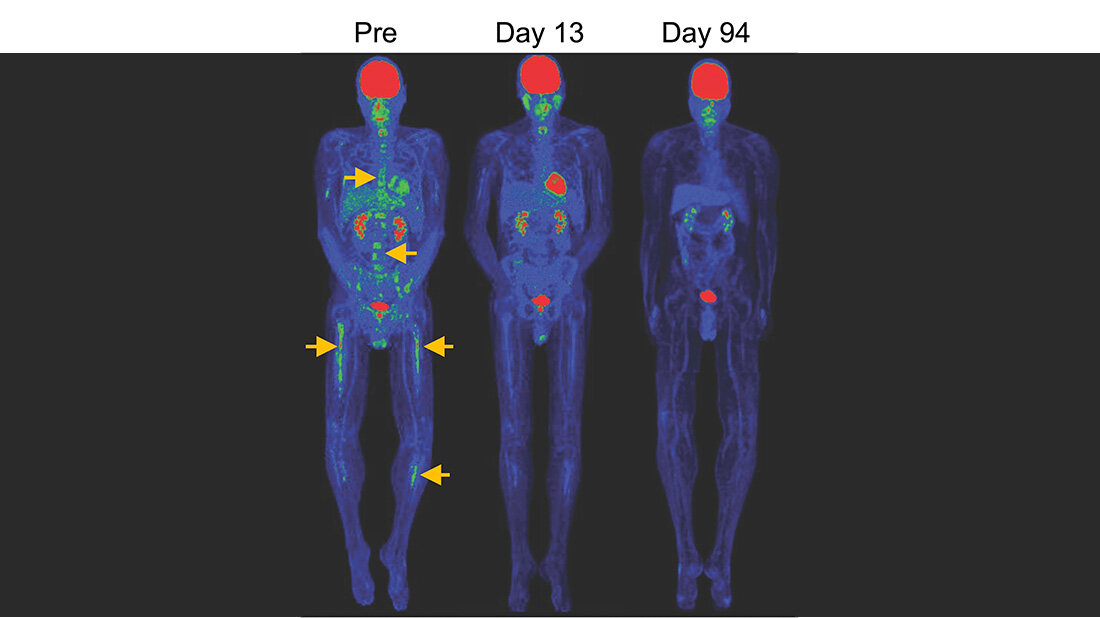
An Modellen der akuten lymphoblastischen Leukämie (ALL) belegten die Forschenden die Wirksamkeit dieser TSCM-Zellen. Diese Zellen wurden als standardisiertes CAR-T-Zellprodukt mit im Vorhinein genau definierten Eigenschaften entwickelt. In der Studie verglichen die Forschenden dann die Wirkung regulärer CAR-T-Zellen und dieser CAR-T-Stammgedächtniszellen. Im Gegensatz zu den regulären CAR-T-Zellen vermehrten sich diese mit TSCM-Zellen angereicherten CAR-T-Zellen stärker und sie überlebten länger im Körper. Dadurch konnten Patientinnen und Patienten eine komplette Remission erlangen – bei niedrigen Dosen und ohne vorausgegangene Chemotherapie. „Die Zellen, die aus der TSCM Plattformtechnologie stammten, führten im Blut der Patienten zu einem höheren CAR-T-Zellspiegel – und in vielen Studien waren hohe CAR T Zellspiegel im Blut ein starker Prädikator für klinischen Erfolg“, lautet die Einschätzung von Dr. James Kochenderfer, Ko-Autor. Dass diese Ergebnisse mit Dosen von nur 250.000 Zellen/kg erlangt werden konnten, zeigt das große Potenzial dieser Zellen.
Langzeitige Wirkung bei weniger Nebenwirkungen
Ein weiterer Vorteil: die Zellen waren gut verträglich. Es kam im Vergleich zu anderen Studien zu weniger Zytokinfreisetzungssyndromen (CRS), eine häufige und im schlimmsten Fall schwerwiegende entzündliche Reaktion des Immunsystems, selbst bei Mengen, die in der Vergleichsgruppe zu schweren CRS führten. Die TSCM-Gruppe zeigte hier nur milde Nebenwirkungen. Grundlegend zeigte sich ein anderes Verhalten der beiden Zellgruppen im Körper. CAR-T-Zellen brauchen ihre stammzellähnlichen Reserven auf, während die TSCM-Zellen nicht alle gleichzeitig aktiviert werden, sondern ein Reservoir bestehen bleibt.
Doch auch bei den Patientinnen und Patienten, bei denen die Therapie nicht anschlug, gewannen die Forschenden wichtige neue Erkenntnisse. Hier waren nicht die TSCM-Zellen selbst die Ursache, sondern eher ein zu geringes Vorkommen des Zielproteins auf den Tumorzellen, immunsuppressive Signale oder Immunantworten gegen diese CAR-T-Zellen-Produkte. „Wir haben gezeigt, dass ein klar definiertes, stammzellähnliches Zellprodukt bei niedrigeren Dosen wirksam sein kann. Mit einer homogenen TSCM Population können wir vermutlich eine verlässlichere Ansiedlung und Persistenz von CAR-modifizierten T-Zellen erreichen und so besser vorhersehbare Ergebnisse sowie zielgerichtetere klinische Studien planen“, fasst Prof. Luca Gattinoni die Ergebnisse zusammen.
Quelle: idw
Artikel teilen